�x����^���Ŏ�p����
�������ɂ��E�x��t�̓E�o��p
�x���^���Ŏ�p����
�@�w���摜�łT�N�Ԓ����Ɛf�f����ė��āA���o�Ǐ���S��������Ԃł����̂ŁA�斯���f�̃_�u���`�F�b�N�ł�����^���Ă��s���Ƃ��܂���ł����B�Ղ̖�a�@�ċz��Z���^�[�Ő����̌��ʁA�b�s�A�o�d�s/�b�s�ł͌��߂̑��݂͊m�F�ł��܂������A����}�[�J�[�͑S�ĉA���B�C�ǎx�������ł͑g�D�̎�Ɏ��s���A�c�O�Ȃ�����ȓI�����ł͊m��ł����A�x����̐f�f�ɂ͎���܂���ł����B
�@�������A����ł����Ă����ǐ��ł����p�i�Ǐ����Áj�Ŏ���Ď���\���������Ɣ��f����܂����B���������āA�^���a���̂܂�p�̓K���f���A��p���̑g�D�f�f�ŕ��j�����߂邱�ƂƂ��A�f�f�̂��߂̎�p�ƁA���Ɛf�f���ꂽ�ꍇ�̎��Â̂��߂̎�p���s�����ƂɂȂ�܂����B
�@�ċz��O�ȕ����̎����������Ɏw���œ��@���܂������A�������ɕ����̎�Z�͑�z���Ă���A�ꖡ�ǂ��\�肵���R���ԂR�O���̎�p���Ԃ��P���ԑ����Q���ԂR�O���ŏI�����܂����B���A�l�ŏp��̒ɂ݂��S������܂���ł����B
�@�މ@��A�p��̃P�A�͍ēx�A�ċz����ȂŎ�Â��邱�ƂɂȂ�܂������A�v�����������a���h�a���x�B���ɑ��Ă͏p��̃A�W���o���g�Ö@�i�⏕�Ö@�j�Ƃ��ăe�K�t�[���E�E���V���z���܁i�t�e�s�j�Ö@�����߂��܂����B
�@�t�e�s�̍�p���S�ł���T�|�t���I���E���V���́A���̊J�������V�K�R����@�������X�Y�����܁i�V�X�v���`���ɑ���V�K�R����܂Ƃ��āj�̌����̉ߒ��ŁA�R�O�N���O�Ɋj�i�c�m�`�j�A�^�b�N�̐����܂̂P��Ƃ��đΏƂɗ��p���Ă������̂ŁA�u�Q�������Č����Ȃ��v�̕���p�̋������̂ł����̂ŁA��u�т����肵�܂����B
�@����ɁA���{�x���w��̐f�ÃK�C�h���C���ׂČ��ē�x�т�����A�a���T���ł͂T�|�t���I���E���V���A�a���U���A�V���ł̓v���`�i�i�V�X�v���`���j���זE�x���̏p��⏕���w�Ö@�Ƃ��Đ�������Ă���܂����B�R�O�N���A�S���i�����Ă��Ȃ����Ƃɋ����Ɠ����ɁA�j�ł͂Ȃ������`�B�n�i�o�h��Ӊ�]��`���V���L�i�[�[��݁j���u���b�N����V�K�R����܁F�X�Y�����܂������Ǝ���̎�Ŋ��������Ă����悩�����ƌ�����Ă��鎟��ł��B
�@�a�������ł́A�����Z���Ȃ��A���ǐN�P�Ȃ��A�����p�ߓ]�ڂȂ��A�C�ǎx�f�[����єx���Ö��f�[�A���ł͂���܂������A���������܂��Ă��鎩�o������܂����̂ŁA�����⋹�������邢�͐؏��f�[���ɐ��ł��t�����邢�͔d�킵����������Ȃ���i���邢�͂���זE�j������Ώ����ɒ@���Ηǂ��Ǝv���A�܂�����p�̒��o����~�߂邱�Ƃɂ��āA���ǎ����ς݂̂t�e�s���p��Q�W�����P�Q���ԁi�Q�O�O�������Q��/���j�������p���܂����B
�@��͂蕛��p�Ƃ��āA���o�I�ɂ͓��E�ڒɁi�d�ݒɁj�A�f���C�A�H�~�s�U�A�����c�����A�E�w���ɁA��̂Ђ�̍g���A�E�A�ɂȂǁA�����w�����ł̓N���A�`�j���̍��l�A�A���z�X�̋}�㏸�Ȃǂ��ς��܂����̂ŁA���p�𒆎~���܂����B
�@�p��̏Ǐ�Ƃ��ẮA�C�ǂ���x��ɂ����ĉߕq�ɂȂ�A�P�b���̂悤�Ɋ����P�u���������A�������C�ǁE�����ɂ������Ă��܂��B����͌ċz����Ȃɂ�����C�ǎx�������̎{�p��ɔ���������Z�ɔ����㌴���̌��ǂł��BThy�P�T�C�g�J�C���}���܂�R�q�X�^�~���܂Ȃǂ̍R�A�����M�[��p���Ă��܂����A�Ȃ��Ȃ��y�����܂���B�܂��A�E�]����������E�w�����ɂ������u�ɂ�ٕ����Ɠ����ɐ[�ċz�̓x�ɃS���S���v�N�v�N�Ƒ��킠�邢�͐��̈ړ���������܂��B���̎��A���f��ł́A���x�ɔ�׃U�[�U�[�Ƃ����G�����������������܂��B���������܂��Ă��鎩�o������܂����A������Ȃ��Ȃ��y�����܂���B
�@�p��̕⏕�Ö@�Ƃ��ẮA�Ɖu�͂����߂邱�Ƃ��ł��厖�ł��̂ŁA�����A�r�^�~���܂Ȃǂ̖Ɖu�������܂̂ق��A�Ɖu�����A�R�_����O���ɂ������H���ɐS�|�������Ǝv���܂��B
�@�������A����ł����Ă����ǐ��ł����p�i�Ǐ����Áj�Ŏ���Ď���\���������Ɣ��f����܂����B���������āA�^���a���̂܂�p�̓K���f���A��p���̑g�D�f�f�ŕ��j�����߂邱�ƂƂ��A�f�f�̂��߂̎�p�ƁA���Ɛf�f���ꂽ�ꍇ�̎��Â̂��߂̎�p���s�����ƂɂȂ�܂����B
�@�ċz��O�ȕ����̎����������Ɏw���œ��@���܂������A�������ɕ����̎�Z�͑�z���Ă���A�ꖡ�ǂ��\�肵���R���ԂR�O���̎�p���Ԃ��P���ԑ����Q���ԂR�O���ŏI�����܂����B���A�l�ŏp��̒ɂ݂��S������܂���ł����B
�@�މ@��A�p��̃P�A�͍ēx�A�ċz����ȂŎ�Â��邱�ƂɂȂ�܂������A�v�����������a���h�a���x�B���ɑ��Ă͏p��̃A�W���o���g�Ö@�i�⏕�Ö@�j�Ƃ��ăe�K�t�[���E�E���V���z���܁i�t�e�s�j�Ö@�����߂��܂����B
�@�t�e�s�̍�p���S�ł���T�|�t���I���E���V���́A���̊J�������V�K�R����@�������X�Y�����܁i�V�X�v���`���ɑ���V�K�R����܂Ƃ��āj�̌����̉ߒ��ŁA�R�O�N���O�Ɋj�i�c�m�`�j�A�^�b�N�̐����܂̂P��Ƃ��đΏƂɗ��p���Ă������̂ŁA�u�Q�������Č����Ȃ��v�̕���p�̋������̂ł����̂ŁA��u�т����肵�܂����B
�@����ɁA���{�x���w��̐f�ÃK�C�h���C���ׂČ��ē�x�т�����A�a���T���ł͂T�|�t���I���E���V���A�a���U���A�V���ł̓v���`�i�i�V�X�v���`���j���זE�x���̏p��⏕���w�Ö@�Ƃ��Đ�������Ă���܂����B�R�O�N���A�S���i�����Ă��Ȃ����Ƃɋ����Ɠ����ɁA�j�ł͂Ȃ������`�B�n�i�o�h��Ӊ�]��`���V���L�i�[�[��݁j���u���b�N����V�K�R����܁F�X�Y�����܂������Ǝ���̎�Ŋ��������Ă����悩�����ƌ�����Ă��鎟��ł��B
�@�a�������ł́A�����Z���Ȃ��A���ǐN�P�Ȃ��A�����p�ߓ]�ڂȂ��A�C�ǎx�f�[����єx���Ö��f�[�A���ł͂���܂������A���������܂��Ă��鎩�o������܂����̂ŁA�����⋹�������邢�͐؏��f�[���ɐ��ł��t�����邢�͔d�킵����������Ȃ���i���邢�͂���זE�j������Ώ����ɒ@���Ηǂ��Ǝv���A�܂�����p�̒��o����~�߂邱�Ƃɂ��āA���ǎ����ς݂̂t�e�s���p��Q�W�����P�Q���ԁi�Q�O�O�������Q��/���j�������p���܂����B
�@��͂蕛��p�Ƃ��āA���o�I�ɂ͓��E�ڒɁi�d�ݒɁj�A�f���C�A�H�~�s�U�A�����c�����A�E�w���ɁA��̂Ђ�̍g���A�E�A�ɂȂǁA�����w�����ł̓N���A�`�j���̍��l�A�A���z�X�̋}�㏸�Ȃǂ��ς��܂����̂ŁA���p�𒆎~���܂����B
�@�p��̏Ǐ�Ƃ��ẮA�C�ǂ���x��ɂ����ĉߕq�ɂȂ�A�P�b���̂悤�Ɋ����P�u���������A�������C�ǁE�����ɂ������Ă��܂��B����͌ċz����Ȃɂ�����C�ǎx�������̎{�p��ɔ���������Z�ɔ����㌴���̌��ǂł��BThy�P�T�C�g�J�C���}���܂�R�q�X�^�~���܂Ȃǂ̍R�A�����M�[��p���Ă��܂����A�Ȃ��Ȃ��y�����܂���B�܂��A�E�]����������E�w�����ɂ������u�ɂ�ٕ����Ɠ����ɐ[�ċz�̓x�ɃS���S���v�N�v�N�Ƒ��킠�邢�͐��̈ړ���������܂��B���̎��A���f��ł́A���x�ɔ�׃U�[�U�[�Ƃ����G�����������������܂��B���������܂��Ă��鎩�o������܂����A������Ȃ��Ȃ��y�����܂���B
�@�p��̕⏕�Ö@�Ƃ��ẮA�Ɖu�͂����߂邱�Ƃ��ł��厖�ł��̂ŁA�����A�r�^�~���܂Ȃǂ̖Ɖu�������܂̂ق��A�Ɖu�����A�R�_����O���ɂ������H���ɐS�|�������Ǝv���܂��B
�p��40���ڂɋL������������
�ǂ������ł��ˁB���ł����B
�u�ǂ������ł��ˁB���ł����B�v
�u�L��������܂����B�v
�|��p��ł̖����o����͖̉싧�O�ȕ����i������j�Ƃ̑�ꐺ�|
�u�L��������܂����B�v
�|��p��ł̖����o����͖̉싧�O�ȕ����i������j�Ƃ̑�ꐺ�|
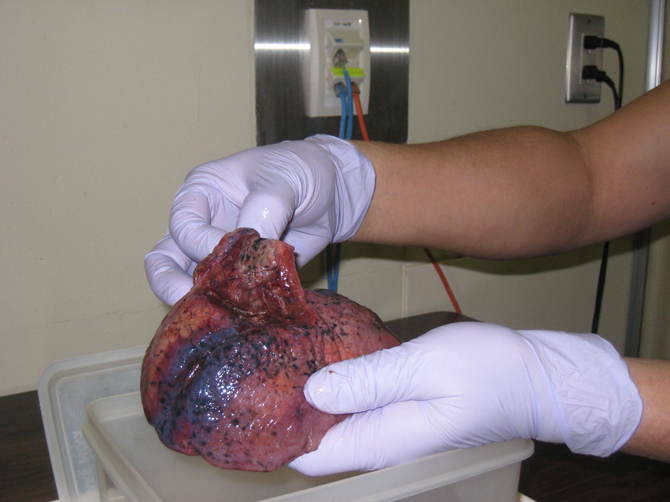
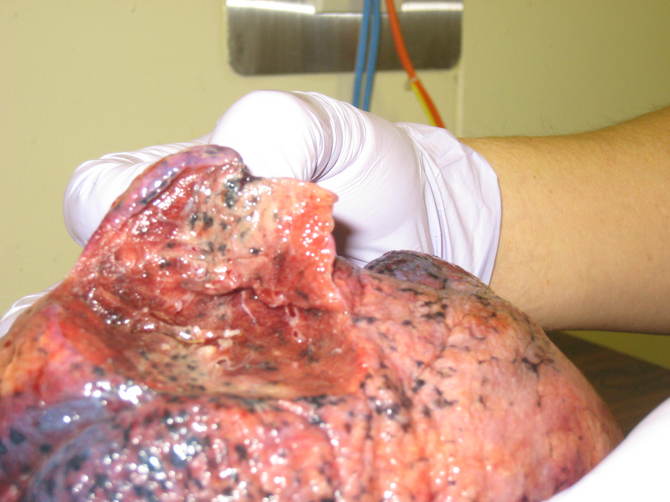
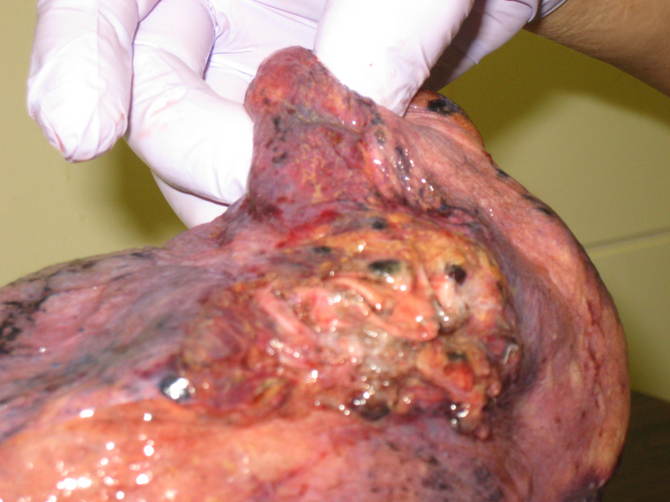
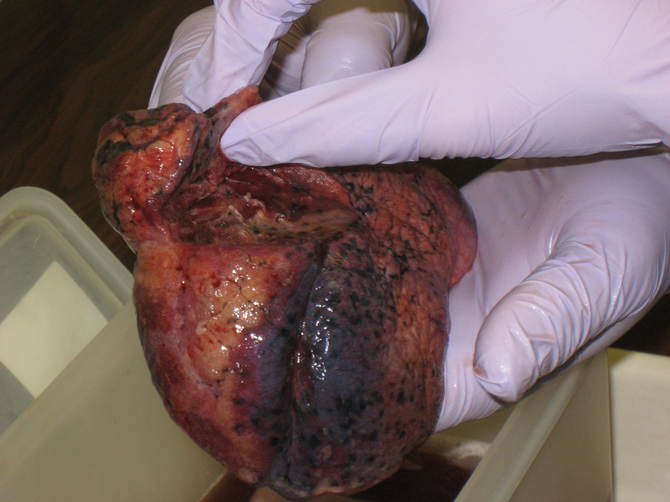
�E�x��t�؏��@13x7x4 cm��
�T�N�O�����t���̃N���j�b�N�ɂ����ĉE�x��t�ɃN�T�r�^�̉e��F�����Ă������A���Ǎ��Ȃ������̂��̂ł��낤�Ƃ̐f�f�ŁA���u���ė������A�����s�̌��f�Ń_�u���`�F�b�N�ɂ�萸�������̕K�v�����w�E���ꂽ�B
�u����̋^���v�̂��߂̓��ȓI�����A�����āu����v�̏ꍇ�̊O�ȓI��p��z�肵�āA���̕���Ŗ����̂���Ղ̖�a�@��I���B
���@�����̌��ʁA�����Z�����͂��W���e�̍ő�a�S�O�`�S�T�����̌��߉e�BCT�APET�ł͗z�������A����}�[�J�[�͑S�ĉA���B�C�ǎx�������ł͑g�D�̎�Ɏ��s���A�c�O�Ȃ�����ȓI�����ł͊m��ł����A�x����̐f�f�ɂ͎���Ȃ������B
�������A�u����v�ł����Ă����ǐ��ł����p�i�Ǐ����Áj�Ŏ���Ď���\���������Ɣ��f���ꂽ�B�����ŁA�u�^���a���v�̂܂�p�̓K���f���A��p���ɑg�D�f�f���邱�Ƃŕ��j�����߂邱�ƂɂȂ����B���Ȃ킿�A�f�f�̂��߂̎�p�ƁA���Ɛf�f���ꂽ�ꍇ�̎��Â̂��߂̎�p���s�Ȃ����ƂɂȂ����B
�u����̋^���v�̂��߂̓��ȓI�����A�����āu����v�̏ꍇ�̊O�ȓI��p��z�肵�āA���̕���Ŗ����̂���Ղ̖�a�@��I���B
���@�����̌��ʁA�����Z�����͂��W���e�̍ő�a�S�O�`�S�T�����̌��߉e�BCT�APET�ł͗z�������A����}�[�J�[�͑S�ĉA���B�C�ǎx�������ł͑g�D�̎�Ɏ��s���A�c�O�Ȃ�����ȓI�����ł͊m��ł����A�x����̐f�f�ɂ͎���Ȃ������B
�������A�u����v�ł����Ă����ǐ��ł����p�i�Ǐ����Áj�Ŏ���Ď���\���������Ɣ��f���ꂽ�B�����ŁA�u�^���a���v�̂܂�p�̓K���f���A��p���ɑg�D�f�f���邱�Ƃŕ��j�����߂邱�ƂɂȂ����B���Ȃ킿�A�f�f�̂��߂̎�p�ƁA���Ɛf�f���ꂽ�ꍇ�̎��Â̂��߂̎�p���s�Ȃ����ƂɂȂ����B
��p���F���o�����E�x��t�؏��ƃ����p�ߊf���B
��p���ԁF�Q���ԂR�O��
�i�������ɕ����̘r�͐����I�I�@�\����P���Ԃ������I�������B�j
��p���ԁF�Q���ԂR�O��
�i�������ɕ����̘r�͐����I�I�@�\����P���Ԃ������I�������B�j
�a�������F�Z�����i�Ǘ����j�B���A42x25x15 mm��A�X�e�[�W�hb
�@�@�����Z���Ȃ��A���ǐN�P�Ȃ��A�����p�ߓ]�ڂȂ�
�@�@�����Z���Ȃ��A���ǐN�P�Ȃ��A�����p�ߓ]�ڂȂ�
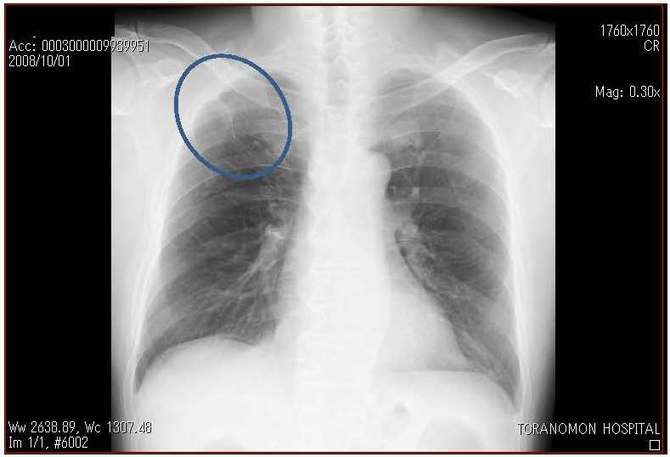
5�N�O��X���e���@2008.10.01
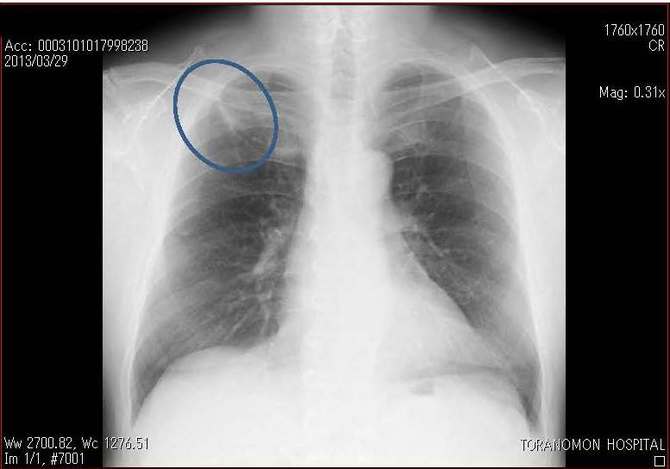
�p�O��X���e���@2013.3.29
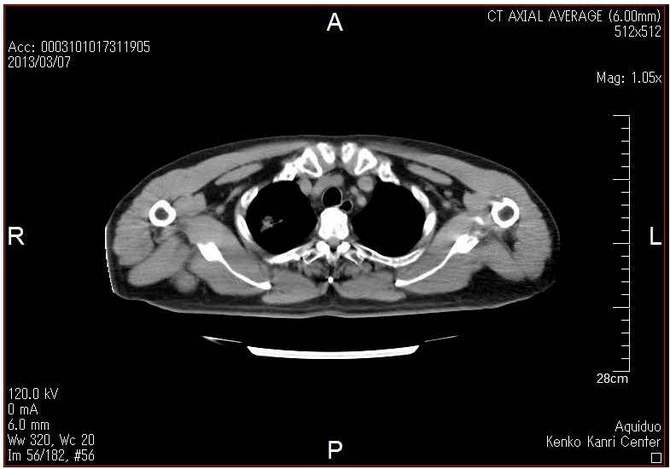
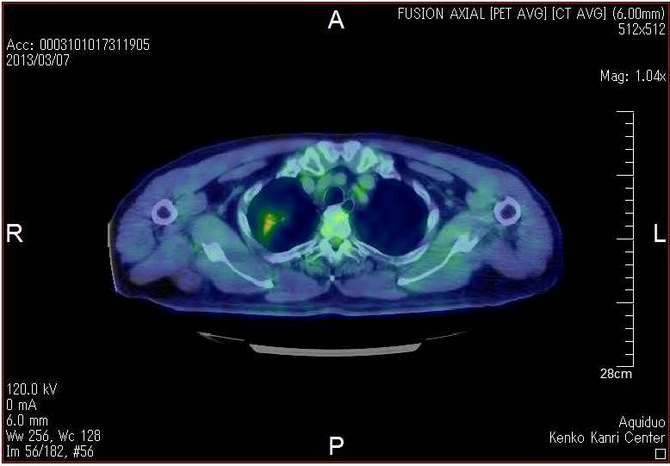
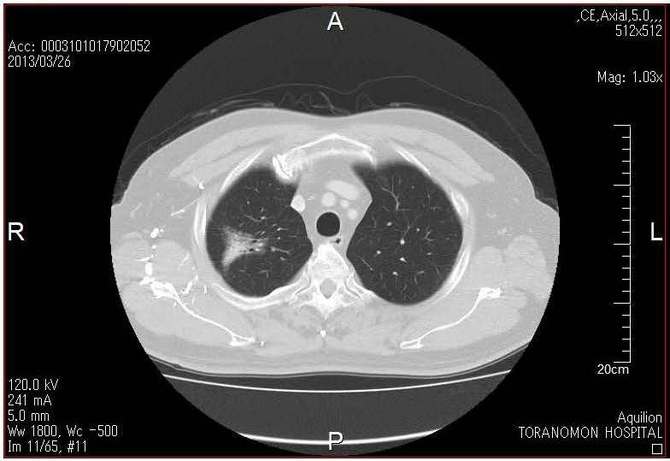
�p�O��CT�摜
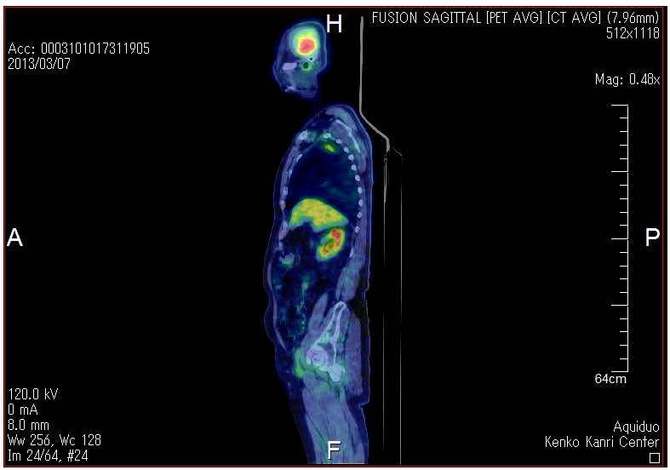
�p�O��PET/CT�摜
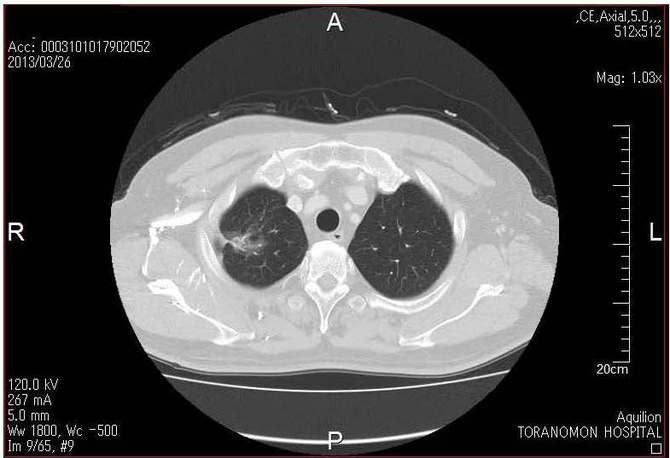
�p�O��CT�摜
�p�O��CT�摜
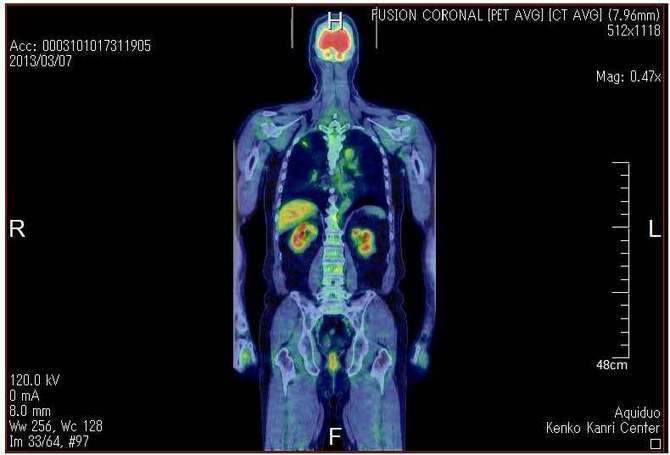
�p�O��PET�摜
�p�O��PET�摜
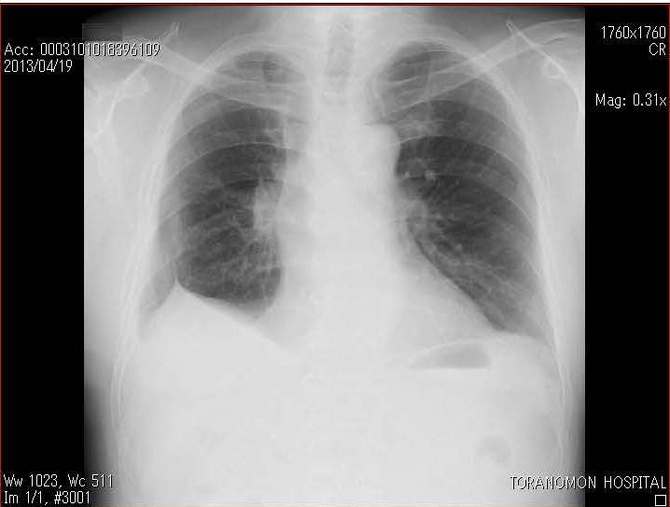
�p���X���e��
�E�x��t�؏���4���ځ@�@�E�x���o�͂��łɒ��t�A���t�Ŗ��܂��Ă���B
�E�x��t�؏���4���ځ@�@�E�x���o�͂��łɒ��t�A���t�Ŗ��܂��Ă���B


�Ղ̖�a�@�ċz��Z���^�[�i���ȁE�O�ȁj�̃X�^�b�t�̊F����
�����b�ɂȂ�܂����B�L��������܂����B
�����b�ɂȂ�܂����B�L��������܂����B
�ċz�����
�ċz����ȕ����@�݁@��n�@�搶
�����@�����@�搶
�����@�R�ȁ@�搶
�ċz��O��

�ċz��O�ȕ����@�͖�@���@�搶
��@����Y�@�搶
����@�[�v�@�搶
����@�Y��@�搶
�쓇�@�r�@�搶
���{�@���O�@�搶
�O�@���k�@�搶
�����s�̂w���lje�҂̊�͂Ɋ��ӂ���Ƌ��ɁA�؏���p���邱�Ƃւ̖���
�T�N�Ԓ����̂��̂Ƃ��Ĉُ펋����Ȃ������A�e���u�������v�Ƌ^���Ă��ꂽ�lje�҂̊�͂Ɋ��ӂ������ŁA���g�̉ߋ��̐������ɂ����āA�傫�ȁu����v��S���Ȃ���u����Ɖu�v�̃o�����X��ۂ��A���������鍂��������x�ƂȂ��ώ@���Ă���o������A�T�N�Ԃ����Ȃ�Ǐ���Ȃ��h��Ɓu������ǂ��ٕ̈��v���o�����X�悭�������h���Ă������̂��A�ˑR�����؏����āu����Ɖu�v�Ȃǂ̃o�����X��������Ɓi����Ɖu�̝����j���ʂ����Ă悢���̂��傢�ɖ��������A�x�Ɉٕ��Ƃ��đ��݂��邱�Ƃ͊m���ł��邱�Ƃ���A�u����v�ł���Ȃ��ɂ�����炸�ٕ�������ړI�ɐ؏���p���邱�Ƃ����S�����B
�T�N�Ԓ����̂��̂Ƃ��Ĉُ펋����Ȃ������A�e���u�������v�Ƌ^���Ă��ꂽ�lje�҂̊�͂Ɋ��ӂ������ŁA���g�̉ߋ��̐������ɂ����āA�傫�ȁu����v��S���Ȃ���u����Ɖu�v�̃o�����X��ۂ��A���������鍂��������x�ƂȂ��ώ@���Ă���o������A�T�N�Ԃ����Ȃ�Ǐ���Ȃ��h��Ɓu������ǂ��ٕ̈��v���o�����X�悭�������h���Ă������̂��A�ˑR�����؏����āu����Ɖu�v�Ȃǂ̃o�����X��������Ɓi����Ɖu�̝����j���ʂ����Ă悢���̂��傢�ɖ��������A�x�Ɉٕ��Ƃ��đ��݂��邱�Ƃ͊m���ł��邱�Ƃ���A�u����v�ł���Ȃ��ɂ�����炸�ٕ�������ړI�ɐ؏���p���邱�Ƃ����S�����B















